
Husten: Ursachen
Husten ist zunächst einmal nur ein Symptom, eine Reaktion auf Reize und keine eigenständige Krankheit.
Oft beginnt es mit einem Kribbeln im Hals, die Kehle wird eng, das Zwerchfell verkrampft sich und man hustet. Doch was ist eigentlich die genaue Ursache für Husten, wieso husten wir überhaupt und gibt es verschiedene Arten von Husten?
Erfahren Sie auf dieser Seite mehr zu den folgenden Themen:
1. Was sind die häufigsten Ursachen für Husten?
2. Husten kann ein Symptom von COVID-19 sein
3. Welche weiteren Ursachen gibt es?
6. Welche Bedeutung haben Hustengeräusche?
Lesedauer: 5 Minuten
Was sind die häufigsten Ursachen für Husten?
Die häufigsten beiden Gründe für einen neu aufgetretenen Husten sind eine Infektion der oberen Atemwege oder eine akute Bronchitis mit einer Entzündung als Ursache. Bei einer Erkältung dient der Husten dann vorrangig dazu, zähflüssigen Schleim loszuwerden und die Atemwege zu befreien. Typische Begleiterscheinungen sind hierbei u.a.:
- Abgeschlagenheit
- Kopf- und Gliederschmerzen
- Halsschmerzen
- ggf. mäßiges bis hohes Fieber
- Brustschmerzen
Näheres zu den Symptomen einer Bronchitis finden Sie unter Bronchitis Symptome.
Weitere Erkrankungen der Atemwege, die mit einem Husten einhergehen können, sind zudem folgende:
- chronische Bronchitis
- Asthma bronchiale
- COPD (chronisch obstruktive Lungenerkrankung)
- Keuchhusten
- Lungenentzündung
- Lungenkrebs (Bronchialkarzinom)
- Covid-19

Husten kann ein Symptom von COVID-19 sein
Auch im Rahmen einer Covid-19-Erkrankung gehört Husten neben Halsschmerzen, Schnupfen und Fieber zu den typischen Symptomen. Bei Covid-19 handelt es sich um eine infektiöse Erkrankung der Atemwege, die durch das SARS-CoV-2-Virus ausgelöst wird. Häufigster Übertragungsweg ist über Aerosole, also eine Verbreitung von Mensch zu Mensch über kleinste Partikel in der Luft, die z.B. beim Sprechen, Niesen, Husten entstehen.
Je nach Virusvariante setzen die Beschwerden nach ein bis sechs Tagen ein, Ausprägung und Dauer der Erkrankung unterliegen dabei großen individuellen Schwankungen.
Bei der Behandlung von SARS-CoV-2 Infektionen empfiehlt das Robert Koch-Institut (RKI) eine symptomatische Therapie (Fokus auf die Linderung des Hustens) analog zu anderen viralen Atemwegserkrankungen* wie Erkältungen, Schnupfen oder eine Bronchitis. Somit stellen die Bronchipret® Tropfen aufgrund der hustenberuhigenden, schleimlösenden und entzündungshemmenden Wirkung in den Bronchien eine gute Wahl bei der Behandlung des Hustens im Rahmen einer Covid-19-Erkrankung dar.
Nicht selten hält besonders der Husten auch nach Besserung der allgemeinen Beschwerden noch längere Zeit an. Zu Beginn liegt häufig ein produktiver Husten vor, Betroffene husten also Schleim ab, was sich im weiteren Verlauf zu einem trockenen Husten entwickelt. Gerade bei länger anhaltendem Husten können zusätzlich auch Schmerzen in der Brust und im Rachenraum auftreten.
*Hinweise zu Erkennung, Diagnostik und Therapie von Patienten mit COVID-19, Ständiger Arbeitskreis der Kompetenz- und Behandlungszentren für Krankheiten durch hochpathogene Erreger am Robert Koch-Institut, Stand: 12|2021
Welche weiteren Ursachen gibt es?
Husten ist nicht nur ein Hauptsymptom fast aller Erkrankungen der Lunge, sondern kann auch bei vielen anderen Krankheiten auftreten, die nicht das Atmungssystem betreffen. Ebenso können Medikamente oder schädliche Umwelteinflüsse Husten hervorrufen. Für die genaue Abgrenzung ist somit insbesondere die Beachtung weiterer Symptome wichtig.
Nicht atemwegsbezogene Erkrankungen
- Stress
- nervöser Husten psychischen Ursprungs
- Refluxsyndrom („chronisches Sodbrennen“)
- Herzprobleme
Aufnahme von möglicherweise schädlichen Substanzen
- Rauch
- akute Vergiftungen
- Medikamente (z.B. ACE-Hemmer)
Was passiert beim Husten?
Husten ist ein wichtiger Schutzreflex des Körpers. In der Schleimhaut von Rachen, Kehlkopf und Bronchien befinden sich sogenannte Hustenrezeptoren. Hierbei handelt es sich um Sensoren, die nach Aktivierung Signale an das Hustenzentrum im Hirnstamm senden. Ein heftiger Hustenreiz ist die Folge.
Auslöser, die diese Rezeptoren aktivieren können, sind z. B.:
- Fremdkörper (eingeatmet oder verschluckt)
- kalte Luft
- Rauch
- Flüssigkeiten
Aber auch
- festsitzender Schleim,
- eine Schwellung der Schleimhäute sowie
- eine Entzündungsreaktion im Rahmen einer akuten Bronchitis
können einen Hustenreiz auslösen.
Ist jeder Husten gleich?
Nein, Husten ist nicht gleich Husten. Grundsätzlich teilt man das Symptom Husten sowohl nach der Dauer seines Verlaufs ein als auch nach der Art, wie der Husten sich darstellt.
Husten lässt sich somit unterscheiden:
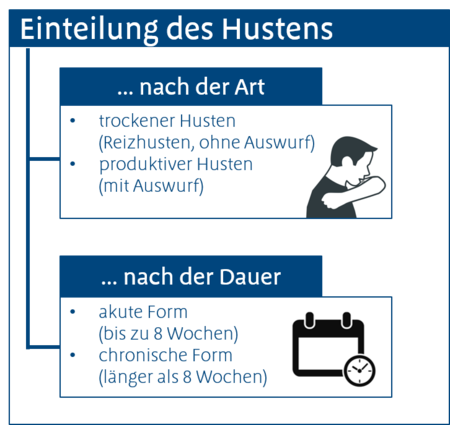
Ein unproduktiver, trockener Reizhusten produziert – wie der Name schon sagt – keinen Auswurf. Er tritt vor allem zu Beginn eines Erkältungsinfektes auf, kann aber auch im Rahmen eines Asthmas bronchiale, einer Bronchitis oder durch einen eingeatmeten bzw. verschluckten Fremdkörper in Erscheinung treten. Mehr zum Thema trockener Husten erfahren Sie hier: Trockener Husten
Beim feuchten bzw. produktiven Husten wird hingegen der in den Atemwegen angesammelte Schleim abgehustet – es wird also entsprechend Auswurf produziert. Klassischerweise tritt diese produktive Phase meist im späteren Verlauf eines Erkältungsinfektes oder einer Entzündung der unteren Atemwege auf.
Wie Sie sehen, kommen für beide Varianten – je nach Dauer und Begleitumständen – verschiedene Ursachen in Frage, denen auf den Grund gegangen werden sollte.
Welche Bedeutung haben Hustengeräusche?
Die Hustenart (trocken, feucht) kann demnach einen guten Anhaltspunkt für die Krankheitsphase liefern, in der sich jemand gerade befindet. Aber auch die begleitenden Hustengeräusche können einen entscheidenden Hinweis auf die Grunderkrankung geben.
Hustengeräusche richtig zuordnen…
Der trockene Reizhusten, der häufig rau, kratzend und schmerzhaft, aber auch pfeifend oder bellend sein kann, wird oft als besonders quälend empfunden – gerade nachts. Dagegen ist das von Rasselgeräuschen begleitete Abhusten zäher Schleimmassen zwar auch störend, verschafft aber den geplagten Schleimhäuten und der erkrankten Person immerhin die nötige Erleichterung.
Krampfartige Hustenanfälle mit keuchendem Einziehen der Luft können vorkommen, sind aber eher typisch für den bakteriell bedingten Keuchhusten (Pertussis), gegen den ab dem Säuglingsalter geimpft werden kann. Eine plötzlich auftretende bellende Variante in Verbindung mit Atemnot ist wiederum kennzeichnend für den Pseudokrupp beim Kleinkind.
Husten kann keiner Krankheit direkt zugeordnet werden
Die Hustencharakteristika sind im realen Leben selten so eindeutig ausgeprägt und differenzierbar wie im medizinischen Lehrbuch. Dennoch sollten sie beachtet und immer in Verbindung mit weiteren Beschwerden interpretiert werden. Die gute Nachricht: Dass sich eine wirklich gefährliche Krankheit dahinter verbirgt, ist eher die Ausnahme.
Im Folgenden erläutern wir kurz, an welche Erkrankungen man ggf. noch denken muss und wie man die verschiedenen Auslöser anhand des Beschwerdebildes ggf. unterscheiden kann.
Allergie als Ursache
Eine häufige nicht-infektiöse Ursache des chronischen Hustens ist das Asthma bronchiale. Hier sind weder Viren noch eine bakterielle Infektion im Spiel – stattdessen verkrampfen sich die Atemwege aufgrund äußerer Reize, meist im Rahmen einer Allergie. Da vermehrt dickflüssiger Schleim abgesondert wird, der die verkrampften Bronchien zusätzlich verstopft, kommt es zu chronischen Husten-Attacken – vor allem während der Nacht oder morgens.
Das kann sich zu Beginn fast genauso anfühlen wie eine virale Bronchitis im Rahmen einer Erkältung. Auch hier reagieren die gestressten Atemwege dann überempfindlich auf äußere Reize. Diese bronchiale Hyperreagibilität, so der Fachbegriff, kann sich nach einem durchgemachten Infekt noch über Monate hinziehen.
Auch der Magen kann die Ursache sein
Wenn es um Husten geht, kann auch die gastroösophageale Refluxkrankheit (GERD = gastro esophageal reflux disease) ein Grund sein. Dieses Syndrom äußert sich durch Magendrücken, Sodbrennen und trockenen Husten sowohl am Morgen als auch in der Nacht. Die Ursache: Im Liegen können übermäßig produzierte Magensäfte leichter aufsteigen und in die Speiseröhre fließen. Die Atemwegsschleimhäute werden gereizt und somit auch die Hustenrezeptoren. GERD ist die zweithäufigste diagnostizierte Hustenursache. Bei einer erfolgreichen Behandlung der Refluxerkrankung klingt auch der Reizhusten wieder ab.
Wofür spricht nächtlicher Husten?
Husten, der vor allem nachts auftritt, ist zwar durchaus typisch für eine Bronchitis, leider aber auch für Asthma und andere Grunderkrankungen. Selbst eine Herzschwäche kann insbesondere bei älteren Menschen Auslöser für einen nächtlichen, chronischen Husten sein. Insofern ist der nächtliche Husten allein kein klarer Wegweiser.
Der Husten geht einfach nicht weg

Husten bei Erkältung
Die Dauer eines Hustens ist abhängig von seiner Ursache. Bei einer Erkältung als häufigsten Anlass für einen Husten sollten die Beschwerden nach ein bis zwei Wochen wieder abklingen. Auch eine akute Bronchitis ist nach etwa 14 Tagen überwunden. Bei bestimmten Verläufen kann sich die Erkrankung in beiden Fällen allerdings auch bis zu vier und der hartnäckige Husten bis zu acht Wochen hinziehen.
Chronischer Husten
Beim chronischen Husten, der laut Definition länger als acht Wochen besteht, muss man zudem an die chronische Bronchitis denken. Und mit der ist nicht zu spaßen. Vor allem nicht, wenn die Atemwege verengt sind. Wird dieser Zustand irreversibel, kann sich daraus eine chronisch obstruktive Atemwegserkrankung (COPD) entwickeln, die heute weltweit zu einer der häufigsten Todesursachen zählt. Die meisten Betroffenen sind oder waren Raucher – deshalb ist landläufig auch vom Raucherhusten die Rede.
Husten Ursachen - ein Überblick
Was sind die häufigsten Ursachen für Husten?
Die beiden häufigsten Gründe für Husten sind Infektionen der oberen Atemwege, wie z.B. eine Erkältung oder Infektionen der unteren Atemwege, wie z.B. eine akute Bronchitis.
Der Husten geht einfach nicht weg
Die Dauer eines Hustens ist abhängig von seiner Ursache. Bei einer Erkältung als häufiger Auslöser für Husten, sollten die Beschwerden nach ein bis zwei Wochen wieder abklingen. Bei einer akuten Bronchitis dauert der Husten meist länger an.
Welche weiteren Ursachen für Husten gibt es noch?
Husten ist nicht nur ein Hauptsymptom fast aller Erkrankungen der Lunge, sondern kann auch bei vielen anderen Krankheiten auftreten, die nicht das Atmungssystem betreffen wie z.B. bei Herzproblemen oder Stress. Ebenso können Medikamente oder schädliche Umwelteinflüsse Husten hervorrufen.
Wann sollte man mit Husten zum Arzt gehen?
Zieht sich der Husten im Rahmen einer Erkältung bzw. einer Bronchitis länger als acht Wochen oder treten weitere Beschwerden wie Atemnot, starkes Krankheitsgefühl oder hohes Fieber auf, sollte ein Arzt aufgesucht werden, um andere Ursachen auszuschließen.
Quelle
Akuter und chronischer Husten (S3-Leitlinie) (2021). Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). AWMF-Registernr.: 053-013 und 11. | Dezube, R. (2020): Husten bei Erwachsenen, MSD Manuals, https://www.msdmanuals.com/de/profi/lungenkrankheiten/symptome-von-lungenerkrankungen/husten-bei-erwachsenen?query=husten [abgerufen am 25.11.2022]. | Herold, G. et al. (2017): Innere Medizin, Köln, Deutschland: Dr. Gerd Herold.
Bildnachweis
Adobe Stock: MIA Studio | Adobe Stock: Monstar Studio |Fotolia: MP | Adobe Stock: Drazen | Adobe Stock: nenetus |Adobe Stock: fizkes |Adobe Stock: Vitalii Vodolazskyi |Adobe Stock: Maridav | Adobe Stock: JenkoAtaman









